תסמונת TORCH סימפטומים, גורמים, טיפול
ה תסמונת TORCH מתייחס לקבוצה רחבה של פתולוגיות שעלולות לגרום לתהליכים זיהומיים במהלך ההיריון או בלידה (מחלקת המיילדות והגינקולוגיה של HJJAB-IGSS, 2014).
באופן ספציפי, ראשי תיבות TORCH כולל 5 סוגים של זיהומים (מחלקת המיילדות וגינקולוגיה של HJJAB-IGSS, 2014):
- T: Toxoplasmosis
- הו: אחר - סוביליס, אבעבועות רוח, וכו '.-
- R: אדמת.
- ג: Cytomegalovirus
- חהרפס פשוט.
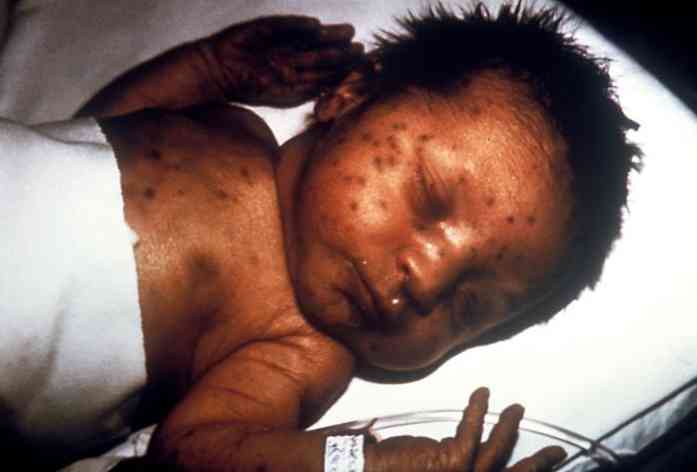
הביטויים הקליניים תלויים בסוג ההדבקה המולדת המתפתחת אצל האדם המושפע (Díaz Villegas, 2016).
עם זאת, ישנם כמה סימנים ותסמינים נפוצים: פיגור צמיחה מוכלל, חום, hepatosplenomegaly, אנמיה, פטקיא, הידרוצפלוס, calcifications, וכו ' (Díaz Villegas, 2016).
החשד האבחנתי נעשה בדרך כלל על סמך ממצאים קליניים. עם זאת, חיוני לבצע מחקר סרולוגי כדי לזהות את מקור הזיהום (Cofré, Delpiano, Labraña, Reyes, Sandoval ו- Izquierdo, 2016). בתסמונת זו, הנפוץ ביותר הוא להשתמש פרופיל אבחון של TORCH (קים, 2015).
הטיפול בתסמונת TORCH יהיה ספציפי לכל אדם ותלוי בסוג ההדבקה שהוא סובל. מומחים רפואיים לעיתים קרובות לנקוט את השימוש בגישות קלאסי בכל הפתולוגיה.
מאפייני תסמונת TORCH
תסמונת TORCH מתייחסת לקבוצה של פתולוגיות שעלולות לגרום לתהליכים זיהומיים מולדים (הארגון הלאומי להפרעות נדירות, 2016).
זיהומים מולדים מוגדרים כתנאים רפואיים המועברים מאם לילד במהלך ההריון או בלידה (Salvia, Álvarez, Bosch, Goncé, 2008).
בדרך כלל, זה סוג של תהליכים זיהומיות יש לרכוש במהלך הראשון, השני או השלישי trimesters של ההריון (Díaz Villegas, 2016).
עם זאת, ייתכן גם כי הזיהום הוא התכווץ כאשר העובר עובר דרך תעלת הלידה (Díaz Villegas, 2016).
עבור תסמונת זו, שמה מבוסס על ראשי התיבות של הזיהומים המולדים השכיחים ביותר: T (טוקסופלסמוזיס), R (אַדֶמֶת), C (ציטומגלווירוס), ו- H (H) (Salvia, אלברז, Bosch ו- GONCE, 2008 ).
O, המכונה לרוב מחלות זיהומיות אחרות כולל עגבת, אבעבועות רוח, מלריה, שחפת, papillomaviruses, בין היתר (Salvia אלברז, Bosch, GONCE, 2008) כלולים.
כל סוג של זיהום יפיק קורס קליני דיפרנציאלי: זמן המצגת, סימנים ותסמינים, סיבוכים רפואיים, טיפול וכו '..
כפי שצוין על ידי מחברים כמו סאלוויה, אלוארז, בוש וגונס (2008) לכולם יש כמה מאפיינים משותפים:
- התמסורת של סוכן המחלה מאם לילד יכולה להתרחש באמצעות מגע ישיר במהלך הלידה או דרך השליה במהלך ההריון.
- מקורו של תהליך זיהומיות עשויה להיות קשורה סוכני ויראלי, בקטריולוגי או טפילי.
- אצל האם, הזיהום אינו גורם בדרך כלל לתסמינים משמעותיים, ולכן הם בדרך כלל נעלמים מעיניהם.
- האבחנה כוללת בכל המקרים מחקר ביולוגי או מולקולרי ביולוגי או תאי.
- הקורס הקליני עשוי להיות דומה בהרבה זיהומים, עם זאת, הם משתנים באופן נרחב.
- הגורם הפתולוגי החוזה לפני 20 שבועות של הריון גורם לסיבוכים רפואיים חשובים, כגון התפתחות של מומים פיזיים.
- זיהום בשלבים מאוחרים יותר של ההריון מוביל לעתים קרובות טרום, משקל לידה נמוך או כמה שינויים של מערכת העצבים המרכזית.
- זיהומים במהלך הלידה בדרך כלל לייצר דלקת ריאות, hepatosplenomegaly, אלח דם, אנמיה, בין היתר.
- חלק מהפתולוגיות עשויות להישאר לא סימפטומטיות במהלך התקופה הניאונטלית. הם בדרך כלל ליצור sequelae sensineural ברגעים מאוחרים יותר.
סטטיסטיקה
תסמונת TROCH ותהליכים זיהומיים ממוצא מולד הם פתולוגיות תכופות (Díaz Villegas, 2016).
שכיחותה מגיעה לדמות הקרובה ל -2.5% מסך כל היילודים בכל שנה (Díaz Villegas, 2016).
לא כל אלה שנפגעו יש סיבוכים רפואיים משמעותיים. אחוז גדול מציג קורס קליני אסימפטומטי (Díaz Villegas, 2016).
מהן הדלקות הנפוצות ביותר הקשורות לתסמונת TROCH??
תהליכים זיהומיות מסווג בתוך תסמונת TROCH כוללים: טוקסופלסמוזיס, אדמת, citomagalovirus, הרפס סימפלקס ו תכופים פחות אחרים כמו-זוסטר אבעבועות רוח, עגבת, פארוו, papillomaviruses, וכו ' (מחלקת נשים ויולדות בבית HJJAB-IGSS, 2014; דיאז Villegas, 2016; מרווה, אלברז, Bosch, GONCE, 2008, Ticona Apazza ו ורגאס Poma, 2011):
טוקסופלזמה
Toxoplasmosis הוא זיהום שנוצר על ידי protozoan. זה בדרך כלל התכווץ באמצעות בליעה של כמה שטף גרוע או מאכלים undercooked.
ברוב המקרים, אמהות מושפעות בדרך כלל אינן מציגות סימפטומים משמעותיים, אך מעבירות את הזיהום לעובר במהלך ההריון.
טוקסופלזמוזיס מולד נחשב בדרך כלל מצב נדיר בכלל האוכלוסייה. מחקרים אפידמיולוגיים מעריכים את שכיחותה במקרה אחד ל -1,000 משלוחים.
תהליך זיהומיות בדרך כלל מתבטא בעובר במהלך ההריון או בשלב neonatal.
למרות סימנים ותסמינים משתנים בין פגוע, הנפוץ ביותר הם: Chorio-פיגמנטוזה, splenomegaly, הסתיידויות מוחות, אפילפסיה, אנמיה, פרקים חומים, פרעות נוזל השדרתי, וכו '.
האבחנה הסופית של פתולוגיה זו מבוססת בדרך כלל על תוצאות בדיקות סרולוגיות.
מאידך, הטיפול באישה ההרה מכוון למניעת הולכה. התרופות הנפוצות ביותר הן מיקרוביאלית.
במקרה של טיפול בעובר נגוע, הנפוץ ביותר הוא הממשל של pyrimethamine ו sulfadiazine, יחד עם שליטה רפואית ממצה.
אדמת
רובלה היא עוד אחת מהזיהומים המולדים המסווגים תחת השם של תסמונת TORCH. התכווצות של וירוס האצות קשורה בדרך כלל עם מגע ישיר או הפרשות nasopharyngeal.
יש לו תקופת הדגירה של כ 18 ימים יכול לגרום נזק משמעותי לעובר כאשר האם חוזים את הזיהום במהלך או לפני החודש הרביעי של ההריון.
למרות שזה לא נפוץ מאוד באוכלוסייה הכללית, האדמת יכול לייצר מספר משמעותי של פתולוגיות.
השינויים הנפוצים ביותר קשורים לנוכחות של פתולוגיות לב. הם בדרך כלל נוכחים ביותר מ -70 מהמקרים ומאופיינים ב:
- דקטוס ארטריוסוס.
- עורק ריאתי.
- נמק עורקי.
- ספקטרום ו / או הפרעות בחדר.
- אובדן של קווים.
סיבוכים רפואיים תכופים אחרים הם hypoacuisa, microcephaly, קטרקט, hypoplasia העין, microphthalmos, retinopathies, וכו '.
אבחנה של אדמת נעשית בדרך כלל על בסיס זיהוי של כמה סימנים קליניים שצוינו לעיל. בנוסף, ניתוח של הפרשות הלוע.
אישור האבחון הסופי בדרך כלל תלוי בבידוד של הנגיף ואת התוצאות החיסונית.
גישה תרפויטית ספציפית לאדמת האמהות ממקור מלידה לא תוכננה. הנפוץ ביותר הוא חיסון נגד וירוס זה לפני ההריון.
חיסונים ניתנים בדרך כלל לנשים בגיל הפוריות, לפחות חודש לפני ההתעברות. השימוש בו במהלך ההריון הוא התווית.
ציטומגלווירוס
Cytomegalovirus הוא סוכן פתולוגי השייכים למשפחת הרפסבירידה והוא ייחודי לבני אדם.
זוהי הדלקת המולדת השכיחה ביותר באוכלוסייה הכללית. זה מועבר בדרך כלל על ידי מגע ישיר עם נוזלי הגוף כגון דם.
רבים מהזיהומים הם אסימפטומטיים או תת-קליניים אצל הנשים שנפגעו. עם זאת, במהלך ההריון העובר יכול לפתח את הזיהום באמצעות הפעלה מחדש של התהליך או זיהום ראשוני של האישה ההרה.
סוג זה של תהליך זיהומיות יכול לגרום נגעים חשובים בעובר: ניוון אופטי, microcephaly, calcifications חדרית, hepatosplenomegaly, מיימת או פיגור הצמיחה.
בנוסף, אחוז קטן יותר של אלה שנפגעו עשוי גם לפתח פרקים של חום, דלקת המוח, מעורבות נשימתי, העור purpura, הפטיטיס או פיגור כללי של התפתחות פסיכומוטורית..
האבחון של זיהום ציטומגלווירוס דורש אישור באמצעות בדיקות מעבדה. יש לבודד את הנגיף בדם או במי השפיר במהלך ההריון.
בנוסף, כמה מחקרים ניסיוניים בודקים את היעילות של תרופות כגון ganciclovit לטיפול בפאתולוגיה זו. בדרך כלל לא ניתן להצביע על כך שבניסוי אימונוגלובולינים.
הרפס פשוט
מקרים של זיהומים בנגיף הרפס סימפלקס מגיעים בדרך כלל לרמות גבוהות בהרבה מהמדינות המפותחות, מה שמביא לאבחנה אחת לכל 3,500 משלוחים.
סוג זה של וירוס הוא התכווץ בדרך כלל באמצעות מוביל עם נגעים בעור או באזורים ריריים דרך הפרשתו על ידי נוזלי גוף שונים כגון רוק, זרע או הפרשות נרתיק.
למרות שרוב הזיהומים הם אסימפטומטיים, לנגיף הרפס סימפלקס יש את היכולת להישאר במצב סמוי בגוף וניתן להפעילו מחדש באופן ספוראדי..
במקרה של אמהות הרות, וירוס זה יכול להיות מועבר לעובר בזמן הלידה, כאשר הוא עובר דרך תעלת הנרתיק.
למרות מהמקרים הם ללא תסמינים, זיהום הרפס בילוד סיבוכים רפואיים הקשורים בהתפתחות המחלה מופצת (כשל נשימתי, כבד, דלקת קרום המוח, הפרעות במערכת העצבים המרכזית, וכו '), פתולוגיות של מערכת העצבים המרכזית (פרכוסים, עצבנות, שינויים תרמיים הפרעות של תודעה, וכו '). או עין, עור ו / או פתולוגיות אוראלי.
זיהוי של תהליך זיהומיות זה דורש מספר בדיקות מעבדה. תרבית תאים מתבצעת בדרך כלל מתוך מדגם של נגעים באברי המין, נגעים בעור של התינוק או נוזלי הגוף..
הטיפול בהרפס סימפלקס מבוסס על ניהול תרופות אנטי-וירליות, כמו Aycovir.
בנוסף, חשוב לבודד את העובר במהלך הלידה באמצעות מסירה של ניתוח קיסרי..
ואריצ'לה זוסטר
נגיף אבעבועות רוח הוא אחד המדבקים ביותר. זה בלעדי המין האנושי יש תקופת הדגירה של כ 10 או 20 ימים.
נכון לעכשיו, יותר מ 80% של נשים בהריון חסינות מפני וירוס זה בזכות טכניקות חיסון מתקדמות. עם זאת, התדירות שלה מגיע 2 או 3 מקרים ל -1,000 נשים בהריון.
זיהום עוברית בדרך כלל קורה לפני שבוע 20 של ההריון דרך שקופה.
במקרים של זיהום אימהי בימים הקרובים או לאחר הלידה, הסיכון לזיהום נאונטלי גבוה וחמור.
במהלך ההריון, סוג זה של זיהום יכול לגרום נגעים בעור, הפרעות בשרירים ושלד, נגעים נוירולוגים אופטלמיים.
מצד שני, אם הזיהום מתרחש בשלב neonatal, א vericella יכול להופיע עם miasis חמורה..
האבחנה במקרה של האישה ההרה היא קלינית והיא מבוססת על זיהוי סימפטומטי וניתוח סרולוגי. במקרה של בדיקת עוברי, מבוצעת בדיקת מי שפיר על מנת לבודד את הנגיף.
זן אימהי בדרך כלל דורש את הניהול של אימונוגליבולין variecela-zoaster. בעוד הטיפול של התינוק צריך ספציפי או ספציפי gamma-globulin.
עגבת
עגבת היא אסיר זיהומיות הנגרמת על ידי וירוס Pallidum Treponema. כל אישה בהריון מושפעת ולא מטופלת יכולה להעביר את הפתולוגיה הזו בזמן ההיריון או בזמן הלידה.
עוברי וגילויים בילוד של עגבת יכולים להיות גדולים מאוד: דלקת קרום המוח, נזלת, hepatosplenomegaly, לימפאדנופתיה, דלקת ריאות, אנמיה, פג, פיגור בגדילה כללי, פרעות עצם, וכו '.
למרות שלרבים מן הנגועים יש קורס אסימפטומטי במשך שנים רבות, העגבת יכולה לגרום לאיזושהי תקופה מאוחרת: פרקים עוויתיים, חירשות או נכות אינטלקטואלית, בין היתר..
פתולוגיה זו דורשת התערבות רפואית דחופה. כאשר המטופל מטופל, פניצילין הוא בדרך כלל בשימוש, ואילו אם זה לא טופל, סוגים אחרים של טיפולים משמשים בדרך כלל..
פרובירוס
הזיהום על ידי parvovirus B19, מייצרת שינויים עוריים מגוונים ביניהם הם אריתמה זיהומיות.
זה לא פתולוגיה מתמשכת, אבל זה יכול לגרום להפלה ספונטנית ב -10% מהמקרים. למרות אם המחלה מתרחשת בשלבים האחרונים של ההיריון, הקורס הקליני קשור להתפתחות של הידרופס, טרומבוציטופניה, שריר הלב, נזק לכבד וכו '..
הטיפול במצב רפואי זה מתמקד בדרך כלל בטיפול בסימפטומים ובסיבוכים רפואיים. במקרה של שינויים חמורים במהלך ההריון, עירוי תוך הרחם עשוי לשמש.
פפילומה
וירוס הפפילומה הוא עוד אחד מהסוכנים הפתולוגיים של המין האנושי. עוברים ועוברים מושפעים לעיתים קרובות מתהליכים זיהומיים הנוצרים על ידי נתיבים טרנספלנטליים או על ידי מעבר דרך תעלת הלידה.
הקורס הקליני של מצב רפואי זה מאופיין בעיקר בפיתוח של שינויים נשימתיים.
התערבויות רפואיות מתמקדות בשמירה על פתיחת דרכי הנשימה ומעקב אחר סיבוכים רפואיים.
הפניות
- Díaz Villegas, M. (2016). TORCH. טקסט של יו"ר מחלקת הילדים.
- IGSS, G. d.-O. (2014). ניהול של TORCH בהריון. הנחיות תרגול קליני על בסיס עדויות.
- NORD (2016). תסמונת טורט. נלקח מן הארגון הלאומי להפרעות נדירות.
- סלביה, מ ', אלווארז, א, בוש, ג', & גונצ'ה, א (2008). זיהומים מולדים. האגודה הספרדית לילדים.
- טיקונה אפאזה, V., & Vargas Poma, V. (2011). טורץ 'סינדרום. מגזין עדכני קליני.


