תסמונת מילר פישר תסמינים, גורמים, טיפול
ה תסמונת מילר פישר (SMFהאם) אחד וריאנטים הקליני השכיח ביותר של תסמונת Guillain Barre (GBS) (לבן-Machite, Buznego-סוארז, Fagúndez- ורגס מנדז-Llatas ו Pozo-מרטוס (2008).
מבחינה קלינית, תסמונת זו מאופיינת על ידי נוכחות של שלישיה קלאסית של סימפטומים המוגדרים על ידי הופעתם של areflexia, ataxia ו ophthalmoplegia (אוסטיה Garza ו Fuentes Cuevas, 2011).
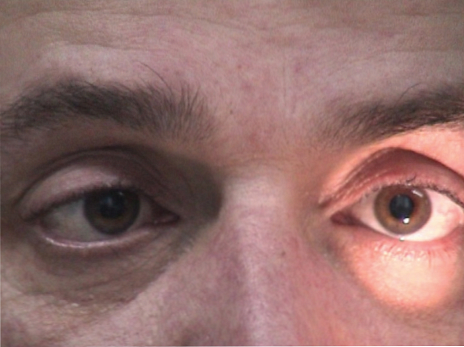
יתכן כי סימנים אחרים הקשורים ותסמינים של חולשת שרירים, שיתוק bulbar וחושי הגירעונות (הטרי לופז, Segarra, גוטיירז חימנז אלוורז קוראל, 2014) מופיעים.
בדומה לתסמונת Guillain-Barré, נראה שלפתולוגיה זו יש מקור אימונולוגי לאחר זיהום (Gabaldón Torres, Badía Picazo ו- Salas Felipe, 2013).
המהלך הקליני של תסמונת מילר-Fishser היא קדמה זיהום במערכת העיכול ועלול להיות על ההדק העיקרי חיסון או הליך כירורגי (Gabaldón טורס, באדיה Picazo ו סאלאס פליפה, 2013).
האבחנה של תסמונת זו היא קלינית ביסודה. יש להשלים על ידי בדיקות מעבדה שונות (MRI, ברז השדרה, בדיקה הנוירופיזיולוגיים וכו '(Zaldivar רודריגז סוסה הרננדז, טורס גרסיה גילן Canavas ו לזרו פרז אלפונסו, 2011).
הטיפול בתסמונת מילר הוא רפואי, המבוסס על התערבויות תסמונת Guillain-Barré (Zaldívar Rodríguez, et al., 2011).
התחזית הרפואית של אלה שנפגעו היא בדרך כלל חיובית. תחת רופא מוקדם וניהול יעיל, התאוששות טובה ובדרך כלל לא קשורה שינויים או סיבוכים רפואיים שיורי (רודריגס Uranga, לופז דלגדו, פרנקו Macías סאנצ'ס ארז'ונה ברנל מרטינז פלומינו גרסיה קואסדה, 2003).
מאפיינים של תסמונת מילר פישר
ה תסמונת מילר פישר הוא אחד הצורות הקליניות של תסמונת Guillain-Barré, כך שזה סוג של פולינורופתיה דלקתית.
מחלה או פתולוגיה המוגדרים כפולינורופאתיה מוגדרת על ידי קורס קליני הקשור לנוכחות של נגעים ו / או ניוון מתקדם של מסופי עצבים (מכוני הבריאות הלאומיים, 2014).
מונח זה משמש לעתים קרובות באופן כללי, ללא התייחסות ספציפית לסוג הנגע או לאזור אנטומי מושפע..
עם זאת, במקרה של תסמונת מילר פישר מייצרת פתולוגיה ברמה myelinated.
Myelin הוא קרום האחראי על כיסוי והגנה על מסופי העצבים של הגוף שלנו מן הסביבה תאיים (Clarck et al., 2010).
חומר זה או מבנה מורכב בעיקר משומנים והוא אחראי לשיפור היעילות והמהירות של העברת דחפים עצביים עצביים (מכוני הבריאות הלאומיים, 2016).
נוכחותם של גורמים פתולוגיים עלולה לגרום להרס מתקדם של המלינה. כתוצאה מכך, היא עלולה לגרום להפסקת זרימת המידע או לנוכחות של נזק לרקמות ברמת העצבים (מכוני הבריאות הלאומיים, 2016).
הסימפטומים הקשורים לתהליכים demyelinating הם מגוונים מאוד. שינויים מוטוריים, סנסוריים או קוגניטיביים עשויים להופיע.
בנוסף, תסמונת זו היא חלק מקבוצה קלינית גדולה יותר, הנקראת תסמונת Guillain-Barré.
פתולוגיה זו מוגדרת ביסודה על ידי התפתחות שיתוק שרירים כללי. לרוב לזהות חולשה או שיתוק של הגפיים התחתונים, חושי החריג (כאב, paresthesia, וכו ') ו אוטונומית אחרים (כשל נשימתי, הפרעות קצב לב, הפרעות בדרכי שתן, וכו') (Ritzenthaler ואח, 2014 .; Vázquez-López et al., 2012).
תסמונת Miller-Fisher זוהתה לראשונה על ידי ד"ר C. Miller Fisher כגרסה לא טיפוסית ומוגבלת של תסמונת Guillain-Barré בשנת 1956 (GBS / CIDP International Foundation, 2016)..
בדו"ח הקליני שלו, הוא תיאר שלושה מטופלים שהקורס הקליני שלהם מאופיין בנוכחות של פלקסיה, אטקסיה ואופתלמפלגיה (ג'ייקובס וואן דורם, 2005).
סטטיסטיקה
תסמונת Miller-Fisher נחשבת לגרסה הקלינית הנפוצה ביותר של תסמונת Guillain-Barré (Rodríguez Uranga et al, 2003).
מחקרים אפידמיולוגיים מצאו את שכיחותה בכ -0.99 מקרים ל -100,000 תושבים בשנה בשנה (Sánchez Torrent, Noguera Julián, Perez Dueñas, Osorio Osorio ו- Colomer Oferil, 2009).
ברמה הכללית, תסמונת Guillain-Barré מציגה שכיחות של 0.4-4 מקרים לכל 100,000 אנשים (González et al., 2016).
בתוך סך כל המקרים, תסמונת מילר פישר מייצגת 5% במדינות המערב ו -19% באזורים הגיאוגרפיים באסיה (Rodríguez Uranga et al, 2003).
בהתייחס למאפיינים הסוציו-דמוגרפיים של הפתולוגיה זו, עלינו להצביע על כמה היבטים (Rodríguez Uranga et al., 2003, Sánchez-Torrent et al., 2009):
- זוהי תסמונת נדירה באוכלוסיית הילדים.
- תדירות גדולה יותר קשורה למין הגברי.
- תדירות גדולה יותר הקשורים אזורים גיאוגרפיים ספציפיים, במיוחד מזרחי.
סימנים ותסמינים
תסמונת מילר פישר מוגדרת על ידי משולש סימפטומטולוגי בסיסי: אפרסיה, אטקסיה ואופטלמבלגיה (לופז אראוסקין ואגילרה Celorrio, 2012).
Arreflexia
Areflexia היא סוג של הפרעה המאופיינת על ידי היעדר רפלקסים שרירים. סימן זה הוא בדרך כלל תוצר של הפרעות נוירולוגיות, הממוקם ברמה השדרה או המוח.
רפלקסים אלה מוגדרים בדרך כלל כתנועות ספונטניות ולא רצוניות או פעולות מוטוריות המופעלות על ידי גירויים ספציפיים (אוניברסיטת רוצ'סטר, 2016).
יש מגוון רחב של רפלקסים (צוואר רחם, מורו, טוניק מבוך, יניקה, גלנט, חיפוש, וכו 'למרות רובם נעלמים בהתפתחות ובהתבגרות ביולוגיות, יש תפקיד חשוב בהישרדות.
היעדר או נוכחות של דפוסי המנוע השתנה בתחום זה הוא בדרך כלל אינדיקטור קליני לנוכחות של שינויים במערכת העצבים..
אטקסיה
Ataxia הוא סוג של שינוי שמייצר אנומליות שונות הקשורות שליטה ותיאום של תנועות הגוף (Asociación Madrileña de Ataxias, 2016).
סימפטום זה, כמו Areflexia קשורה לנוכחות של תקלות ו / או פתולוגיות במערכת העצבים. במיוחד באזורים האחראים על בקרת התנועה (המכון הלאומי להפרעות נוירולוגיות ושבץ, 2014).
אנשים מושפעים לעיתים קרובות יש בעיות הליכה, אימוץ תנוחות, להזיז את הידיים והרגליים או לעשות פעילויות הדורשות תיאום מוטורי בסדר (המכון הלאומי להפרעות נוירולוגיות ושבץ, 2014).
Ophthalmoplegia
Ophthalmoplegia היא פתולוגיה המוגדרת על ידי נוכחות של חוסר יכולת או קושי לבצע תנועות עם העיניים או עם מבנים הסמוכים אלה
אנשים מושפעים בדרך כלל יש שיתוק מוחלט של שרירי העין (Blanco-Machite et al., 2008).
הקבוצות השרירים המושפעות ביותר הן בדרך כלל אלה החיצוניות, עם התחלה מן השרירים הגבוהים rectus כדי אלה לרוחב. התקדמות השיתוק מסתיימת בדרך כלל בשרירי הרקטוס התחתונים (Zaldívar Rodríguez, et al., 2011).
חלק מהסיבוכים הנלווים כוללים חריגות בחדות הראייה, שינוי שליטה מרצון על העיניים או תנועות עיניים מוגבלות (מכוני הבריאות הלאומיים, 2016).
תסמינים אחרים
בנוסף לשלושת הסימפטומים הבסיסיים, תסמונת מילר פישר יכולה להיות קשורה לסוגים אחרים של סיבוכים:
חולשת שרירים
נוכחות של רפיון וחולשת שרירים היא סימפטום נוסף שעלול להופיע בתסמונת מילר.
ניתן לזהות הפחתה חריגה של טונוס השריר באזורים שונים בגוף.
כמה דוחות קליניים מצביעים על נוכחות של סוג זה של שינויים באזורים הפנים, כי במקרים מסוימים, יכול להתקדם לקראת שיתוק שרירים.
שיתוק מוחין
שיתוק מוחי הוא פתולוגיה שמשפיעה על הנוירונים המוטוריים של מערכת העצבים, בהיותם מושפעים ביותר מאלה האחראים לשליטה על תפקודים כגון לעיסה, דיבור, בליעה וכו '. (המכון הלאומי להפרעות נוירולוגיות ושבץ, 2012).
הסימנים והתסמינים השכיחים ביותר הם אובדן יכולת דיבור, חולשה ושיתוק בפנים, אי יכולת לבלוע, בין היתר (המכון הלאומי להפרעות נוירולוגיות ושבץ, 2012).
הפרעות הקשורות לשרירי הלוע עלולים לגרום לסיבוכים רפואיים משמעותיים הקשורים לחוסר נשימה, דלקת ריאות או דלקת ריאות (המכון הלאומי להפרעות נוירולוגיות ושבץ, 2012).
גירעונות סנסוריים
כחלק מהתמונה הקלינית של תסמונת Millner-Fisher ותסמונת Guillain-Barré, עשויים להופיע שינויים הקשורים לתחום החושי:
- כאבי שרירים הממוקמים באזורים שונים של הגפיים העליונות או התחתונות.
- תחושת עקצוץ, קהות או תחושות חדות באזורי גוף מקומיים.
- הפרעות ברגישות של אזורים שונים בגוף.
מהו הקורס הקליני הטיפוסי?
הסימנים והתסמינים המאפיינים את התסמינים הרפואיים של תסמונת מילר-פישר בדרך כלל בשבועיים שלאחר ההחלטה על תהליך זיהומיות (אוסטיה גרזה ופואנטס קואבס, 2011).
המראה של אלה הוא בדרך כלל חריף, כך שכל התכונות הקליניות ניתן לזהות רק כמה שעות או ימים מן המצגת של סימנים ראשונים (Rodríguez Uranga et al, 2003).
הסימפטומים הראשונים של תסמונת מילר פישר ביותר מ 50% של אלה שנפגעו אלה הקשורים המבנה השרירי של הפנים ואת הפנים. בשלבים המוקדמים, מקובל לראות הפרעות פנים וראייה כפולה (Zaldívar Rodríguez, et al., 2011).
מספר ימים לאחר מכן, הקורס הקליני של הפתולוגיה זו מתקדם להתפתחות של אפרסיה, אטקסיה ואופתלמפלגיה (Zaldívar Rodríguez, et al., 2011).
הקרן הבינלאומית GBS / CIDP (2016) מזהה שלושה שלבים בסיסיים:
- חולשה של קבוצות שריר העין, נוכחות של ראייה מטושטשת, צניחת עפעפיים וחולשה של אזורי פנים שונים.
- איבוד קבוע של איזון וקושי בתיאום הגפיים התחתונות. נוכחות של נפילות חוזרות ונשנות.
- אובדן מתמשך של רפלקסים גידים, במיוחד בברכיים וקרסוליים.
המצגת של סיבוכים אחרים כגון הפרוקסימלי ונימול בגפיים העליונים ותחתונים, שינויים של חולשה גולגולתי או פנים אחרים הוא פחות תכופה (Zaldivar רודריגז, et al., 2011).
בתוך ההשלכות הרפואיות של תסמונת זו ניתן לזהות חפיפה עם מאפיינים אחרים של הקלאסי תסמונת גיאן-בארה, במיוחד הקשורים כשל נשימתי (Zaldivar רודריגז, et al., 2011).
סיבות
למרות הגורם הספציפי של תסמונת מילר פישר אינו ידוע עם דיוק, מומחים לקשר את הופעתה לנוכחות של תהליך זיהומיות האחרונות.
יותר מ -72% מהמקרים שאובחנו זיהו אירוע זיהום קודם הקשור לסימפטומים הנשימתיים והמעיים (רודריגז אורנגה ואח ', 2003).
חלק מהגורמים הפתולוגיים הקשורים ביותר לתסמונת מילר פישר הם (Rodríguez Uranga et al., 2003):
- סטפילוקוקוס אאורוס.
- וירוס חיסוני אנושי.
- קמפילובקטר ג'אג'וני.
- שפעת הדממת.
- וירוס אפשטיין-בר.
- וירוס.
- קוקסיאלה ברנטי.
- סטרפטוקוקוס פיוגנים.
- מיקופלאסמה pneumoiae.
אבחון
ברוב המקרים, חולים שנפגעו מתסמונת מילר פישר מגיעים לשירותי חירום רפואיים הסובלים מאחד הסימנים הראשונים: ראייה מטושטשת, קשיי הליכה וכו '. (GBS / CIDP International Foundation, 2016).
בשלב זה, ביצוע בדיקה פיזית ונוירולוגית ראשונית מראה נוכחות של שינויים ברפלקסים, שינוי באיזון, חולשת פנים וכו '. (GBS / CIDP International Foundation, 2016).
האבחנה של תסמונת זו היא קלינית מובהקת, אם כי יש צורך להשתמש בבדיקות אישור משלימות (GBS / CIDP International Foundation, 2016):
- תהודה מגנטית ומבחני הדמייה אחרים.
- ניקור מותני וניתוח נוזל מוחי לזיהוי רמות גבוהות של נוגדנים.
- ניתוח של הולכה עצבית.
טיפול
לא היה טיפול ספציפי לתסמונת Fishser תוכנן כרגע. ההתערבויות הרפואיות המשמשות בדרך כלל דומות לאלה של תסמונת Guillain-Barré (המכון הלאומי להפרעות נוירולוגיות ושבץ, 2014).
טיפולים נוספים המשמשים תסמונת גיאן-בארה כוללים לפלזמפרזיס, טיפול אימונוגלובולינים, ממשל של הורמוני סטרואידים, נשימה סייעה או התערבות פיזית (המכון הלאומי להפרעות נוירולוגיות ושבץ, 2014).
כל התערבויות אלה מציגות סבירות גבוהה להצלחה, ולכן הפרוגנוזה חיובית עבור מרבית החולים (המכון הלאומי להפרעות נוירולוגיות ושבץ, 2014).
הדבר הרגיל הוא שלאחר 4-2 שבועות החלמה קלינית מתחילה, לאחר 6 חודשים לאחר מכן (המכון הלאומי להפרעות נוירולוגיות ושבץ, 2014).
למרות ההתאוששות היא בדרך כלל מלאה, במקרים מסוימים ניתן לצפות כמה סיבוכים רפואיים שיורית (המכון הלאומי להפרעות נוירולוגיות שבץ, 2014).
הפניות
- אטקסיה ו cerebellar או ניוון spinocerebellar. (2014). מקור: המכון הלאומי להפרעות נוירולוגיות ושבץ.
- Blanco-Marchite ואח ',. (2008). מילר פישר סינדרום, פנימי וחיצוני OPHTHALMLEJJA לאחר טיפול אנטיגסי. ארט סוק, 433-436.
- Gabaldón Torres, L., Badía Picazo, C., & Salas Felipe, J. (2013). תפקיד מחקרים נוירופיזיולוגיים בתסמונת מילר פישר. נוירולוגיה, 451-452.
- GBS / CIDP. (2016). תסמונת מילר פישר. מקורו ב- GBS / CIDP Foundation International.
- González et al. (2016). ניסיון של תסמונת Guillain-Barré ביחידה לטיפול נמרולוגי נוירולוגי. נוירולוגיה, 389-394.
- תסמונת Guillain-Barré. (2016). נלקח מן המכונים הלאומיים של הפרעות נוירולוגיות ושבץ.
- ג'ייקובס, ב ', ואן דום, פ. (2005). תסמונת מילר פישר. מקורו במרכז המחקר ההולנדי Neuromuscular.
- NIH. (2012). מחלות הנוירון המוטורי. מקורו של המכון הלאומי להפרעות נוירולוגיות ושבץ: http://espanol.ninds.nih.gov/NIH. (2014). תסמונת מילר פישר. נלקח מן המכונים הלאומיים של הפרעות נוירולוגיות ושבץ.
- אוסטיה גרזה, פ, & Cuevas Fuentes, מ '(2011). Guillain-Barré תסמונת מילר פישר מגוון. דיווח על מקרה. אינ Inv Mat Mat Inf, 30-35.
- רודריגס אוראנגה ואח '. (2004). תסמונת מילר פישר: ממצאים קליניים, זיהומים נלווים ואבולוציה ב -8 חולים. מר קליני (ברק), 233-6.
- רודריגס אוראנגה, י ', דלגדו לופז, פ', פרנקו מאיאס, א ', ברנאל סאנצ'ס אריג'ונה, מ', קואסאדה מרטינז, ג ', ופלומינו גרסיה. (2004). תסמונת מילר פישר: ממצאים קליניים, זיהומים נלווים ואבולוציה ב -8 חולים. מר קליני (ברק).
- תסמונת מילר פישר. על מקרה. (2011). מדעי הרפואה, 261-268.
- טרי לופז, א ', סאגארה מור, ד', גוטיירס ארלווארז, א ', & Jiménez Corral, C. (2014). Ophthalmoplegia פנימי כמו תחילת תסמונת מילר פישר. נוירולוגיה., 504-509.


